Миастения представляет собой аутоиммунное заболевание, которое влияет на функции мышц. Мы узнаем, каковы её причины, которые определяют симптомы, проявляющиеся в зависимости от области тела.
Самое главное – как сделать правильный диагноз? И какие методы лечения возможны для предотвращения развития патологии, влияющей на качество жизни?
Что такое миастения
Миастения – это болезнь, которая затрагивает очень важные нервно-мышечные соединения. Это, по сути, точка контакта между нервом и мышцей, которая позволяет нервным импульсам проходить в мышцы. Когда соединение повреждено, это приводит к ненормальному и плохому сокращению мышц, особенно под нагрузкой.

Миастения, как правило, возникает в молодости и зрелости (до 35 лет), но существуют формы, которые поражают детей и новорожденных (10% появляется до 10 лет) и пожилых людей.
В России, примерно, 23 000 случаев подтвержденной миастении, из которых около половины пациентов в возрасте до 30 лет и около 15% пациентов в возрасте старше 60 лет.
Женщины в большей степени подвержены миастении, чем мужчины. Тем не менее, миастения не является генетическим заболеванием, т.е. не передается генетически от родителей к детям, – это приобретенная патология, который появляется в течение жизни, хотя не исключено, что существует некоторая генетическая предрасположенность.
Врожденное проявление миастении – большая редкость, но её признаки заметны уже в матке. В этом случае причиной является генетический дефект в системе передачи нервных сигналов, в то время, как негенетическая форма миастении, чаще всего, обусловлена аутоиммунным заболеванием.
Причины аутоиммунной миастении
Миастения является аутоиммунным заболеванием, т.е. относится к той группе заболеваний, при которых организм вырабатывает антитела против своих же клеток.
В частности, организм создает антитела против рецепторов ацетилхолина, который отвечает за прохождение нервного импульса от нерва к мышце. В нормальных условиях, нервный импульс проходит на мышцу, определяя сокращение последней.
У больных миастенией лиц антитела разрушают некоторые рецепторы ацетилхолина, в результате уменьшается количество мышечных волокон, которые реагируют на нервный импульс.
Когда миастения развивается в зрелом возрасте, как правило, этому сопутствует увеличение вилочковой железы и и развитие опухоли тимуса, известной как тимома.
Вилочковая железа очень активна в детском возрасте, но с годами подвергается инволюции. Она участвует в механизме действия Т-лимфоцитов, то есть особых клеток, которые являются частью иммунной системы. Это даёт нам понять, что миастения обусловлена изменениями в иммунной системе и часто ассоциируется с другими аутоиммунными заболеваниями, такими как тиреоидит.
Приобретенная форма миастении, которая встречается у новорожденных, связана с поступлением в кровоток младенца материнских антител. Эта проблема саморазрешается со временем, по мере того, как организм избавляется от материнских антител.
Симптомы миастения
Как мы видели, миастения является заболеванием, которое поражает, в первую очередь, мышцы. Симптомы и серьезность варьируются в зависимости от местонахождения пострадавших мышц.
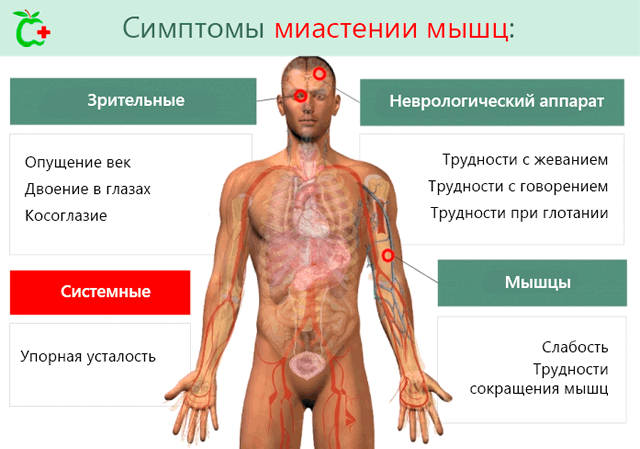
Глазная миастения, например, влияет на глазные мышцы и основные её проявления это:
- птоз, то есть опускание одного или обоих век, вызванное снижением активности мышц;
- диплопия, то есть двоение в глазах;
- косоглазие.
Могут быть затронуты и другие мышцы головы, следовательно, появятся такие симптомы, как трудности с пережёвыванием или глотанием пищи или с произношением слов.
Генерализованная форма миастении может поразить любые другие мышцы, включая дыхательные, за исключением сердечной мышцы и гладкой мускулатуры, отвечающей за перистальтику кишечника.
Усталость – это наиболее яркое проявлением болезни, но не имеет ничего общего с усталостью здорового человека. Пациент, страдающий от миастении, на самом деле, хочет сделать определенное действие, но не может найти силы, чтобы сделать это.
Как правило, симптомы миастении проявляются вечером, когда пациент накапливает усталость от повседневной деятельности.
Кроме того, симптомы могут обостряться в случаях:
- инфекции;
- анестезии;
- физического стресса;
- эмоционального стресса;
- менструального кровотечения;
- беременности и кормления грудью;
- повышения температуры тела;
- использования некоторых лекарств.
Лекарства, которые могут оказаться опасными, и которых должны избегать миастеники, это:
- пеницилламин;
- интерферон;
- ботулинический токсин;
- хлорохин;
- сукцинилхолин;
- лидокаин;
- бета-блокаторы;
- противоэпилептические препараты;
- некоторые анальгетики (морфин);
- некоторые антибиотики (гентамицин, ципрофлоксацин, тетрациклин, неомицин, пенициллин).
Миастения, если не распознается и не лечиться должным образом, может быть потенциально смертельным заболеванием, так как обострение может серьезно повлиять на дыхание.
Правильная диагностика миастении
Диагностика миастении основана, главным образом, на изучении симптомов, о которых сообщает пациент, и сборе анамнестических данных.
Наряду с этим, следует выполнить дополнительные подтверждающие тесты.
Электромиографию, которая позволяет изучить активность периферийных нервов и мышц, как в состоянии покоя, так и в состоянии движения, и, следовательно, может указать, когда имеется снижение функции.
Тенсилон тест – заключается во введении хлорида эдрофониума, который временно (5-10 минут) замещает ацетилхолин. Сразу же после инъекции пациент отмечает быстрое улучшение функции мышц. Когда тест оказывается положительным, диагноз миастении можно считать подтвержденным, однако, отрицательный результат также не исключает заболевания.
Другой тест, который поможет в диагностике миастении, – анализ кровы на антитела против ацетилхолина. Однако, это тест в 15% случаев оказывается отрицательным, даже при наличии патологии (серонегативная миастения).
Если Вы уже имеете подтвержденную миастению, следует выполнить МРТ грудной клетки для проверки возможной гиперплазии тимуса, и другие анализы крови для выявления аутоиммунных расстройств.
Терапия и развитие миастении
Лечение миастении осуществляется в нескольких направлениях.
Существуют лекарства, которые лечат, в основном, симптомы, так называемые, ингибиторы ацетилхолинэстразы, которые замедляют деградацию ацетилхолина. Их назначают, в частности, в случаях глазной миастении. Но они, как было сказано, не влияют на ход болезни, только «успокаивают» симптомы.
При генерализованной форме миастении прописывают иммунодепрессанты, которые действуют против иммунной системы, и кортикостероиды.
Чаще всего используется преднизон: следует очень тщательно выбирать дозировку, и в начале может наблюдаться ухудшение симптомов, но затем идёт стабилизация в течение двух месяцев. Терапия очень длительная, поэтому вы должны оценить преимущества и побочные эффекты, которые могут возникнуть.
Также можно прибегнуть к хирургическому лечению: удаление тимуса (тимэктомия) – это вмешательство, которое осуществляется, в основном, у молодых пациентов, и взрослых, примерно до 60 лет. Как мы уже говорили, тимус играет важную роль в формировании аутоиммунного ответа, и, следовательно, его удаление приводит к улучшению состояния пациента.
Существуют настолько мягкие формы миастении, что они позволяют делать перерывы в терапии на период ремиссии. Однако, это очень редкие случаи, и, чаще всего, терапия продолжается в течение всей жизни.
Важность питания для борьбы с миастенией
Те, кто страдает от миастении, должно уделять большое внимание собственной диете. Не существует списка продуктов, рекомендуемых при этом заболевании, но имеются некоторые вещества, которые могут вызвать мгновенное ухудшение симптомов, такие как солодка или напитки, содержащие китайский экстракт.
Полезно принимать в пищу продукты, богатые калием, который помогает функции мышц (бананы, свежие фрукты, желтые и зеленые овощи, мясо, рыба). Сахара и крахмал могут помочь обеспечить энергией всё тело.
Кроме того, пациенты, которые проходят терапию с помощью антихолинэстразивных лекарств, могут иметь, как побочный эффект, понос, поэтому всегда рекомендуется диета, богатая жидкостями для восполнения утерянных (бульон, более 8 стаканов воды в день, свежевыжатые соки).
Тех, кто принимает кортизон, должны придерживаться диеты с низким содержанием натрия, чтобы не усиливать задержку жидкости. Кроме того, при приёме этих лекарств, следует контролировать уровень сахара в крови, так как кортикостероиды имеют гипергликемическое действие. Вы всегда должны держать под контролем возможное увеличение веса, поэтому обратитесь к врачу, который составит рацион питания для этого вида патологии.
Те, у кого имеются проблемы с глотанием, должны отдавать предпочтение жидким и холодным блюдам или малым порциям, чередуя твердые и жидкие продукты. Желательно планировать питание так, чтобы оно осуществлялось после короткого отдыха или вскоре после приема лекарства, потому что так мышцы лучше реагируют, имеют больше сил и позволяют пациенту полноценно поесть и пить.


