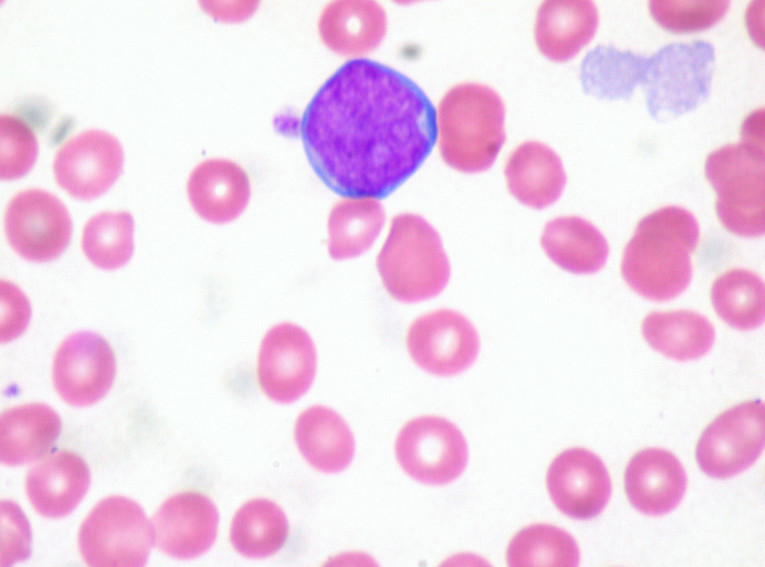
Острая миелоидная лейкемия вытекает из генетических аномалий, которые вызывают опухолевую пролиферацию предшественников клеток крови. Процесс размножения и созревания клеток становиться нестабильным, что вызывает преобладание в костном мозге миелобластов – незрелых форм клеток крови.
Острая миелоидная лейкемия – это наиболее распространенный тип лейкемии у детей, но с возрастом риск заболевания увеличивается.
Причины острой миелоидной лейкемией
Врачи указывают в основном на генетические причины развития миелоидной лейкемии, которые вызывают трансформацию стволовых клеток.
Кроме того, этот тип лейкемии чаще всего возникает в случае хромосомных аберраций, например, у больных синдромом Дауна (трисомия 21-ой хромосомы) или синдром Клайнфельтера (дополнительная Х-хромосома у мужчин, например, XXY).
Этиологию определить трудно, но среди факторов риска выделяют:
- радиацию;
- радиотерапия;
- воздействие химических веществ, таких как бензол или горчичный газ;
- пройденная химиотерапия при лечении раковых заболеваний и лимфомы.
Заболевание встречается, в основном у взрослых, и включает в себя 60% острых лейкемий. По статистике, в год в возрасте 30-35 лет заболевает в среднем 1 человек на 100 000, а на 65-м году жизни показатель возрастает до 10/100 000.
Симптомы и течение острой миелоидной лейкемией
Острая миелоидная лейкемия начинается внезапно. Симптомы довольно неспецифические, поэтому трудно поставить сразу однозначный диагноз.
Характерны следующие расстройства:
- слабость и истощение организма;
- лихорадочные состояния;
- ночная потливость;
- боли в костях и суставах;
- бледность кожи;
- проникновение лейкозных клеток во внутренние органы и лимфатические узлы;
- наличие черных или голубых синяков, без видимой причины;
- маленькие петехии;
- легкая утомляемость, чувство одышки при физической нагрузке;
- анемия;
- снижение массы тела;
- гематурия;
- лейкемический разрыв – отсутствие промежуточных форм в развитии лейкоцитов в периферической крови;
- язвы слизистых оболочек;
- восприимчивость к дрожжевым и бактериальным инфекциям;
- кровотечения из носа или десен, из-за низкого уровня тромбоцитов;
- увеличение селезенки и лимфатических узлов, реже печени.
Острая миелоидная лейкемия имеет, в основном, тяжелое течение. В настоящее время средняя продолжительность жизни людей после установления диагноза составляет 10-16 месяцев. Раньше пациент умирал в течение нескольких недель. Рецидивы происходят чаще всего в течение первого года болезни.
Пациенты с острой миелоидной лейкемией часто умирают от сепсиса, кровотечения в ЦНС и нарушений работы внутренних органов.
Диагностика острой миелоидной лейкемией
Диагноз миелоидной лейкемией ставится на основе симптомов, возникающих у пациента и результатов исследования. Выполняется морфология крови и биопсия костного мозга. В крови, как правило, присутствует повышенное количество белых кровяных клеток, может также появляться тромбоцитопения и анемия.
Характерным результатом является увеличение количества лейкоцитов до 800 тыс. на мм3 или снижение их количества до 1 тыс. на мм3. В мазке обнаруживаются бластические клетки.
Цитогенетическое, иммунофенотипное и молекулярное исследования служат для подтверждения диагноза.
Дифференциальный диагноз включает, среди прочего, исключения таких заболеваний, как инфекционный мононуклеоз, острый лимфобластный лейкоз и хроническую миелогенную лейкемию. После установления диагноза необходима изоляция больного, с целью защиты от инфекций. Затем вводятся отдельные этапы лечения.
Лечение острой миелоидной лейкемией
Можно выделить несколько подтипов заболевания (в зависимости от морфологических, иммунофенотипических и цитохимических особенностей). В зависимости от типа острой миелоидной лейкемии используются различные формы терапии.
Лечение острой миелоидной лейкемии, как ожидается, должно приводить к ремиссии заболевания. Для этого используется химиотерапия, которая убивает, насколько возможно, раковые клетки. Применяются цитостатические препараты, а лечение проводят в специализированных гематологических центрах.
Следующий этап лечения – консолидация, целью которой является поддержание ремиссии и предотвращение рецидивов заболевания. У больных с высоким риском рецидива осуществляется трансплантации костного мозга, в то время как у больных с низким риском рецидива или в пожилом возрасте приводят терапию в течение примерно 2 лет.
Очень важна также профилактика и лечение инфекций, геморрагического диатеза, анемии и нарушения обмена веществ. Важна также психологическая поддержка.
Прогноз при острой миелоидной лейкемии
Прогноз зависит от возраста пациента (с возрастом прогноз хуже), от цитогенетического и молекулярного типа лейкемии, от реакции на лечение и наличие экстрамедуллярных изменений.
Наибольший шанс на излечение лейкемии имеют молодые люди. Рецидивы чаще всего встречаются в первый год лечения и со временем уменьшаются. Пересадка костного мозга приводит к излечению более 60% пациентов, использование только химиотерапии дает результат только у 10-15% больных, а ее интенсификация позволяет поднять этот показатель до 40%.