Раздражающее воспаление седалищного нерва или радикулит – довольно распространенное расстройство.
Из статьи мы выясним причины, симптомы и возможные методы лечения воспаления и облегчения боли.
Что такое седалищный нерв, и когда он воспаляется
Воспаление седалищного нерва – это не подлинное заболевание, а симптом болезни, чаще всего радикулита или ишиас.
Ишиас – это, по сути, воспаление вышеупомянутого седалищного нерва, которое может иметь множество причин. Обычно воспаление затрагивает только одну сторону и вызывает боль, а иногда и плохой контроль конечностей.
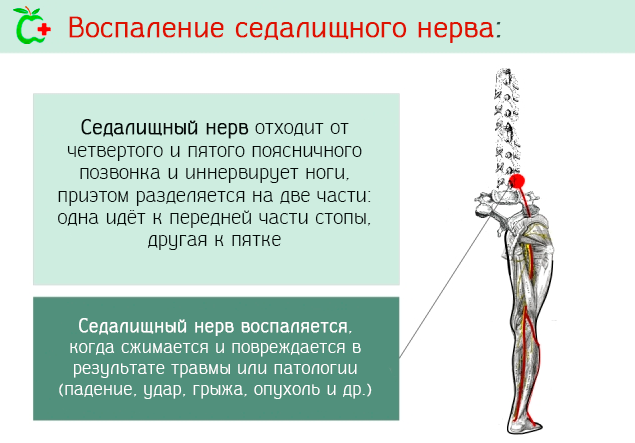
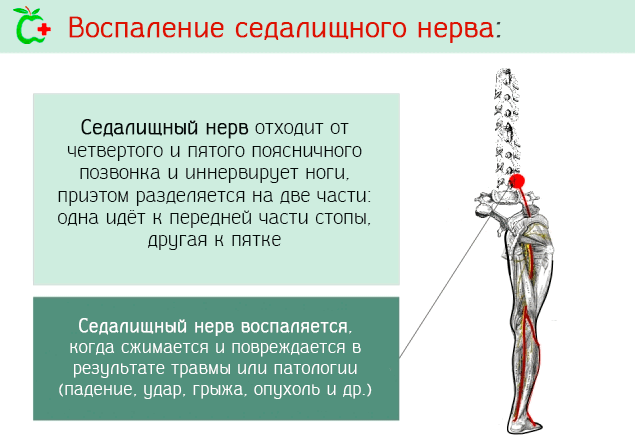
Седалищный нерв берёт своё начало из спинного мозга в области пояснично отдела позвоночника, точнее от четвертого и пятого позвонка и первого крестцового.
Этот нерв иннервирует ногу и разделяется на две части:
- одна идёт к голеностопному суставу;
- другая к задней части стопы.
Седалищный нерв управляет некоторыми мышцами бедра и всеми мышцы голени и стопы, также он отвечает за чувствительность бедра и ноги.
Если этот нерв каким-либо образом сдавливается, то происходит воспаление или он может быть поврежден.
Причины и факторы риска радикулита
Воспаление седалищного нерва почти всегда происходит из-за сжатия одного из корешков, которым он связывается со спинным мозгом.
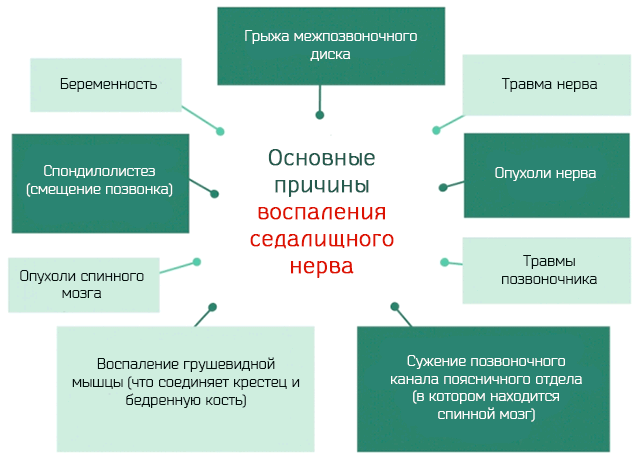
Причиной сдавливания седалищного нерва могут быть:
- Грыжа межпозвоночного диска. Позвонки отделены друг от друга хрящевыми «прокладками». Их назначение – амортизировать нагрузку на позвоночнике. Со временем диски могут износиться и потерять эластичность, часть присутствующего в них желатин вытечь и сжать нервный корешок, вызвав воспаление.
- Дегенерация диска. С возрастом или из-за проблем с артрозом, на позвонках образуются выпуклости, который сжимают нервные окончания.
- Стеноз позвоночного канала. Сужение канала, через который проходит мозг, ведёт также к сдавливанию нервных окончаний, которые от него отходят.
Если сжатие происходит вдоль пути седалищного нерва, то причиной может быть:
- Пириформис-синдром. При этом синдроме в грушевидной мышце, соединяющей бедренную кость и крестец, возникают аномальные спазмы и подергивания, приводящие к сдавливанию и воспалению седалищного нерва.
- Сжатие в крестцово-подвздошных сочленениях: неправильная осанка, особенно в режиме сна (сон в положении плода), слишком долгое времяпрепровождение в положении сидя на слишком жесткой поверхности.
- Беременность. Матка, с ростом плода, может сжимать седалищный нерв в подвздошной области.
- Спондилолистез. Вырождение позвонков может нарушить их естественное положение. Внеосевое положение позвонка может давить на нервные окончания и вызвать воспаление.
- Травматическое повреждение позвонков.
- Опухоли спинного мозга. Распространение опухолевых клеток в мозговые оболочки, которые покрывают спинной мозг, может привести к сжатию нервных окончаний и воспалению нерва.
- Опухоли, влияющие на сам нерв.
- Травмы. Падение или автомобильная авария могут привести к повреждению нерва.
Факторы риска ишиаса
Часто воспаление седалищного нерва возникает из-за неправильного образа жизни и привычек:
- Неправильная осанка, определяется сидячей работой или работой, требующей поднятия тяжестей.
- Возраст, с течением времени межпозвоночные диски разрушаются, в результате чего образуются грыжи, которые могут сдавливать нерв.
- Диабет и другие патологии, которые негативное влияют на состояние нервов.
Симптомы воспаления седалищного нерва
Воспаление седалищного нерва сопровождается следующей симптоматикой:
- Постоянная покалывающая боль, может появляться вдоль всей траектории прохождения нерва. Боль может появиться как после резких движений, так и неожиданно после спокойного ночного сна, может сохраняться или исчезать в состоянии покоя
- Покалывание. Локализуется в пальцах или на подошве.
- Онемение ноги или бедра.
- Потеря мышечной силы ноги и трудности с передвижением.
Что делать, если седалищный нерв воспаляется
Воспаление седалищного нерва часто исчезает спонтанно после некоторого отдыха и приема противовоспалительных препаратов.
Однако, важное значение имеет детальная диагностика для выбора наиболее подходящей терапии, которая будет направлена не только успокоение боли, но и на устранение основного заболевания, вызвавшего сжатие нерва.
Диагностика воспаления седалищного нерва
Ввиду множественности причин, которые могут привести к воспалению седалищного нерва, простого анализа клинической картины недостаточно.
Поэтому прибегают к помощи дополнительных диагностических тестов, таких как:
- Рентгенография позвоночника, чтобы выявить или исключить наличие грыжи межпозвоночного диска.
- КТ или МРТ, чтобы так же подтвердить или исключить наличие грыжи.
- Электромиография, которая позволяет оценить степень повреждения нерва. Тест основывается на введении тонкой иглы в мышцу, чтобы записать электрическую активность во время сокращений.
- Нейрография в МРТ, то же МРТ, но в котором используется специальное программное обеспечение, чтобы получить лучшее изображение нерва.
Природные средства лечения
Терапия зависит от причин патологии. Во многих случаях достаточно простых мер предосторожности, таких как:
- Отдых на жестком матрасе, чтобы обеспечить правильное положение позвоночника.
- Мешок льда против воспаления.
- Горячий мешок с песком для расслабления мышцы.
- Сон в положении на боку.
Чтобы уменьшить воспаление и боль, можно использовать фитотерапевтические мази и кремы на основе трав с антиневралгическими и противовоспалительными свойствами:
- Ромашка: содержит активные ингредиенты, обладающие успокаивающим действием. Можно использовать ввиде компрессов на воспаленные участки кожи.
- Арника: оказывает успокаивающее и болеутоляющее действие, полезна для снятия воспаления.
- Имбирь: горячий компресс может уменьшить боль.
- Мята: ментол, присутствующий в мяте, имеет отличные анестетические свойства.
Лекарственная терапия радикулита
Фармацевтические препараты применяют чтобы облегчить боль и уменьшить воспаление нерва особо серьёзных случаях.
В частности, используют:
- Обезболивающие, чтобы успокоить непрерывную и интенсивную боль.
- Миорелаксанты для расслабления мышцы.
- Противовоспалительные средства, чтобы уменьшить воспаление нерва.
Позже, может быть полезна физиотерапия, которая включает расслабляющие и укрепляющие мышцы упражнения, а также упражнения на исправление осанки.
В критических случаях с серьезными проблемами позвоночника может потребоваться хирургическое вмешательство.