Под инъекцией (обычно называемой уколом) подразумевается введение лекарственного средства через кожу и в более глубокие слои с использованием шприца и полой иглы. Термин «инъекция» очень общий, на самом деле существуют различные типы и методы инъекции, которые можно классифицировать в зависимости от того, какого слоя кожи вы хотите достичь.
Подкожная инъекция
Кожа состоит из двух основных компонентов: эпидермиса, самого поверхностного слоя, который обеспечивает механическую защиту и помогает удерживать микроорганизмы вдали от нашего тела, и дермы, нижележащего слоя, характеризующегося наличием капиллярных сеточек и чувствительных нервных окончаний, которые распределены по поверхности кожи; этот второй слой также содержит придатки кожи, такие как потовые железы, сальные железы и луковицы волос.
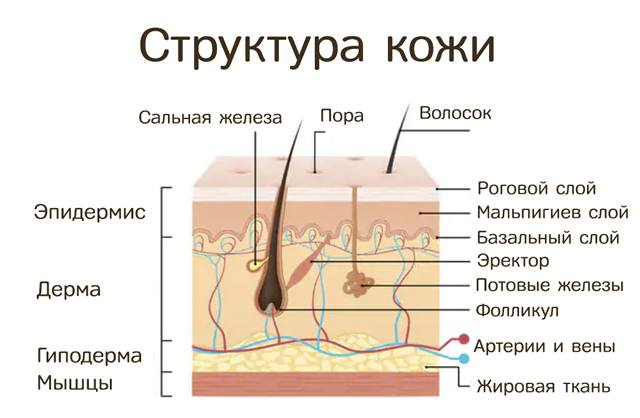
Ниже дермы мы находим, так называемую, гиподерму, более известную как подкожная клетчатка или подкожный жировой отросток. Подкожная клетчатка играет фундаментальную роль в стабилизации положения кожи по отношению к подлежащим тканям, таким как скелетные мышцы или другие органы. Только поверхностная часть этого слоя содержит артерии и вены значительных размеров, тогда как оставшаяся часть подкожной клетчатки содержит ограниченное количество капилляров и не имеет жизненно важных элементов; эта последняя особенность делает ткань особенно подходящей для введения лекарств с помощью иглы при подкожной инъекции.
О подкожной инъекции говорят, когда лекарство, которое мы хотим ввести, должно достигнуть подкожной клетчатки. Подкожный путь позволяет получить системный эффект, который способен воздействовать на весь организм и характеризуется медленным, но постоянным всасыванием во времени.
Среди препаратов, которые можно вводить подкожно, наиболее распространенными являются:
- гепарин, препарат, используемый для предотвращения образования опасных сгустков
- инсулин, препарат, используемый при сахарном диабете для снижения уровня глюкозы в крови
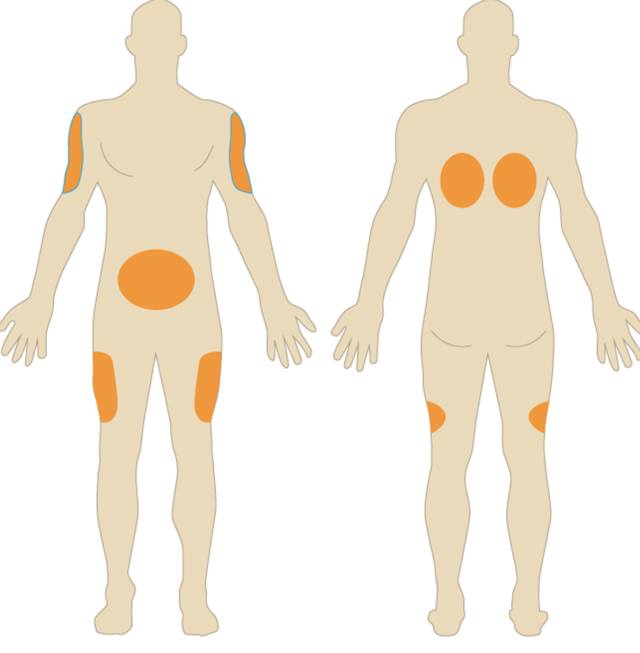
Основными местами подкожной инъекции являются:
- верхняя наружная часть рук
- брюшная часть на расстоянии не менее 5 см от пупка
- передняя фасция – боковая часть бедра
- спинно-ягодичная мышца
- перискапулярное спинное сиденье
Техника введения лекарственного средства подкожно включает использование шприца с полой иглой длиной от 4 до 8 мм. В зависимости от длины иглы, используют два разных наклона для введения препарата в подкожный слой:
- если используется игла длиной от 4 до 6 мм, инъекцию можно выполнить, поместив иглу под углом 90° к коже; игла такого размера позволяет вводить препарат непосредственно в подкожную клетчатку, не рискуя достичь мышечной ткани.
- Если вместо этого используется игла длиной более 6 мм, предпочтительно использовать метод с кожной складкой или с иглой под углом 45° относительно плоскости кожи.
Техника складывания кожи настоятельно рекомендуется худым людям и детям до 6 лет.
В случае необходимости повторных подкожных инъекций важно изменить область введения обычным способом, чтобы уменьшить повреждение ткани, способствовать всасыванию лекарственного средства и избежать боли.
Количество препарата, которое можно вводить в подкожную клетчатку, составляет 0,5-1 мл. Большие количества требуют альтернативных путей введения, таких как внутримышечный путь.
Техника складывания кожи
Если вы решите использовать технику сгиба кожи, как это предлагается, например, в листовках предварительно заполненных шприцев с гепариновыми препаратами, необходимо расположить указательный и большой палец недоминантной руки над кожей и «ущипнуть» последнюю, пока он не образуется складка.

Этот метод позволяет собирать жировую ткань подкожного слоя внутри складки, гарантируя тем самым прокол жирового отростка, даже если используются иглы длиннее 6 мм. Как только складка сформирована, прокол может быть выполнен с наклоном 90° относительно плоскости кожи.
При использовании предварительно заполненных шприцев, как правило, рекомендуется не удалять воздух, присутствующий в шприце перед инъекцией: эта процедура не только не является необходимой, но может нарушить правильное всасывание лекарственного средства в подкожной клетчатке. Воздух, который может содержаться в предварительно заполненных шприцах, имеет очень специфическое назначение, то есть адекватное отделение подкожных тканей, чтобы обеспечить адекватное всасывание введенного лекарства (в случае сомнений всегда обращайтесь к вкладышу упаковки или к врачу).
Процедура подкожного укола
- Вымойте руки с мылом не менее 40 секунд. Это действие снижает риск загрязнения места инъекции.
- Дезинфицируйте место инъекции круговыми движениями, начиная с точки, выбранной для инъекции, и направляясь наружу до ширины около 5 см. Механическое втирающее действие позволяет удалить кожные выделения, которые содержат микроорганизмы.
- Возьмите шприц доминирующей рукой, а недоминантной рукой сформируйте кожную складку или растяните кожу в соответствии с используемой иглой.
- Поставьте иглу под углом 90° или 45° (всегда в соответствии с иглой, которую вы используете, как описано выше) относительно поверхности кожи.
- Введите лекарство, удерживая шприц на месте, медленно сбрасывая давление в поршне. Таким образом, можно минимизировать болевые ощущения.
- Оставьте иглу внутри кожи как минимум на 5 секунд после полного сброса давления в поршне. Эта процедура обеспечивает правильное высвобождение всего препарата
- Осторожно вытяните иглу. Если используется техника складки кожи, она должна поддерживаться на протяжении всей процедуры; Как только процедура закончена, складка должна быть освобождена одновременно с извлечением иглы.
- Промокните место введения марлей. Не трите, так как трение может привести к появлению гематом на месте введения.
Внутримышечная инъекция
Внутримышечный путь позволяет вводить лекарства непосредственно в мышечную ткань. Мышца – это сильно васкуляризированная ткань, поэтому этот путь введения гарантирует очень быстрое всасывание и системное действие. Среди препаратов, которые можно вводить внутримышечно, наиболее распространенными являются вакцины, антибиотики и противовоспалительные средства.
Выбор места инъекции должен быть сделан на основе возраста человека, типа вводимого препарата и количества вводимого препарата. Травма, инфекция или рубцы, а также снижение мышечной массы или нарушение подвижности могут быть противопоказанием для определенного места.
Места, рекомендуемые для введения внутримышечного препарата, это:
- Участок дельтовидной мышцы руки. Это легкодоступное и удобное место, подходящее для небольших количеств таких препаратов, как вакцины. Однако, количество впрысков и объем жидкостей, которые могут быть введены, здесь ограничены. Это также участок, который нельзя использовать у детей в возрасте до 18 месяцев, поскольку в этом возрасте дельтовидная мышца ещё недостаточно развита.
- Дорсоглютеальный участок, расположенный в верхнем наружном квадранте ягодицы. Из всех описанных участков это наименее рекомендуемый из-за присутствия седалищного нерва и верхней ягодичной артерии рядом с местом инъекции, а также относительно медленного всасывания инъецируемых лекарств по сравнению с другими участками и большой толщины жировой ткани в этой области.
- Вентроглютеальный участок является предпочтительным местом для внутримышечных инъекций. Это пересечения двух мышц, а именно средних и мелких ягодиц, как правило, хорошо развитых и далеко от нервов или сосудов большого калибра. Это также область, где осложнения от повторных внутримышечных инъекций, такие как абсцессы, повреждение нервов или тканей и боль случаются реже.
- Передняя боковая поверхность бедра. Это, как правило, хорошо развитая мышца, поэтому она легко доступна и в ней нет нервов или сосудов важного калибра.
- Участок на бедре на полпути между коленной чашечкой и верхним подвздошным гребнем, является предпочтительным местом введения для детей в возрасте до 3 лет. Он также может быть использован у взрослых, для которых это наиболее легко доступный участок для самовведения лекарства. Однако, это часто упоминается как довольно трудная область.
Техника внутримышечной инъекции включает использование шприца с прикрепленной полой иглой переменной длины от 25 до 40 мм. Иглы 25 мм обычно используются для дельтовидной области, поскольку вышележащей жировой ткани, как правило, мало, в то время как для инъекций в других местах, где слой жировой ткани толще, требуются более длинные иглы.
Процедура внутримышечного укола
Чтобы ввести лекарство в мышечную ткань, необходимо пересечь верхние слои кожи и подкожную клетчатку, поэтому иглу необходимо расположить под углом 90 ° относительно поверхности кожи выбранного участка.
Чтобы гарантировать правильное всасывание препарата, избегая его распространения на вышележащие ткани, используют технику Z-сдвига. Она заключается в боковом смещении кожи и подкожной клетчатки, покрывающей место инъекции, примерно на пару сантиметров перед проведением самой инъекции. Это смещение тканей над мышцей оставляет зигзагообразный путь, который герметизирует лекарство в мышечной ткани, закрывая прокол. Это метод, который сводит к минимуму местное раздражение из-за рефлюкса препарата в вышележащих тканях, в частности, в подкожной клетчатке.
- Мойте руки с мылом и водой не менее 40 секунд. Это действие снижает риск загрязнения места инъекции.
- Дезинфицируйте место инъекции круговыми движениями, начиная с точки, выбранной для инъекции, и направляясь наружу до ширины около 5 см. Механическое втирающее действие позволяет удалить кожные выделения, которые содержат микроорганизмы.
- Возьмите шприц доминирующей рукой, а недоминирующей рукой растяните кожу и смести её в сторонку на пару сантиметров (метод Z-образного сдвига, ранее описанный).
- Вставьте иглу быстро и плавно под углом 90° к поверхности кожи. Быстрое движение минимизирует болевые ощущения.
- Введите лекарство, удерживая шприц на месте, медленно сбрасывая давление в поршне. Таким образом, можно минимизировать болевые ощущения.
- Оставьте иглу внутри кожи, примерно, на 10 секунд после полного сброса давления в поршне. Эта процедура гарантирует правильное выделение всего количества препарата и адекватную диффузию во всех мышечных тканях, уменьшая ощущение боли после инъекции.
- Осторожно вытяните иглу.
- Промокните место введения марлей. Не втирайте, так как втирание может вызвать ретроградную диффузию препарата в подкожной клетчатке с возможностью возникновения раздражающих реакций.
Внутрикожная инъекция
Ещё одним типом инъекций является внутрикожный укол, представленный введением лекарственного средства в верхний слой кожи, чуть ниже эпидермиса. Это менее распространенный путь введения и, в основном, используется для:
- тестов на аллергию
- скрининг на такие состояния, как туберкулёз
- внутрикожная вакцинация против гриппа
Области, наиболее часто используемые для введения внутрикожного препарата, – это внутренняя часть предплечья, верхняя часть груди и спины, ниже лопаток.
Техника инъекции включает использование шприца с прикрепленной полой иглой переменной длины от 60 мм до 1,6 см. Угол иглы к коже, обеспечивающий правильное введение лекарственного средства в дерму, составляет в этом случае 15° (некоторые предварительно заполненные шприцы, как в случае вакцины против гриппа, оснащены микроиглой 1,5 мм, которая позволяет проводить инъекции под углом 90°).
Инъекция лекарств в этот слой кожи приводит к особенно медленной абсорбции, поэтому это место инъекции предназначено исключительно для конкретных лекарств, которым требуется очень медленное время абсорбции.
В целом, этот тип инъекций выполняется подготовленным медицинским персоналом, поэтому самостоятельное применение в домашних условиях не рекомендуется.


