Диабетическая ретинопатия может считаться осложнением сахарного диабета (тип 1 и 2) и гестационного диабета и вызывается повреждением кровеносных сосудов, которые снабжают кровью прозрачную, светочувствительную мембрану, расположенную на глазном дне и известную как «сетчатка».
Это заболевание глаз является основной причиной снижения качества зрения и слепоты в развитых странах, диагностируется, примерно, у трети пациентов с диабетом.
Первоначально те, кто страдает от этого клинического состояния, могут не иметь никаких симптомов или жаловаться только на небольшое снижение остроты зрения, но – по мере прогрессирования сосудистого повреждения – способность к зрению может быть серьёзно нарушена, вплоть до развития настоящей слепоты.
Диагноз, как правило, ставится путём осмотра глаза (после расширения зрачка глазными каплями), в то время как лечение направлено на контроль уровня сахара в крови и значений артериального давления (те, кто страдает диабетической ретинопатией или имеет высокий риск её развития, должен чаще посещать специалистов).
Причины и стадии диабетической ретинопатии
Неконтролируемый сахарный диабет и артериальная гипертензия являются наиболее важными факторами риска для развития диабетической ретинопатии, что важно, так как развитие происходит постепенно с течением времени и первоначально без проявления симптомов. Хотя оценки варьируются в зависимости от источников, считается, что примерно у каждого третьего больного диабетом в возрасте старше 40 лет уже есть некоторые признаки диабетической ретинопатии.
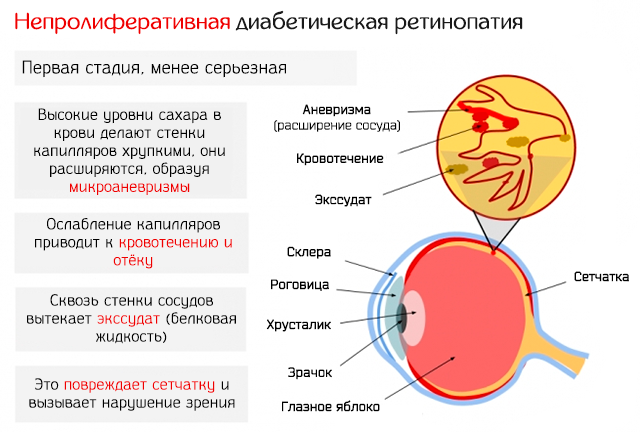
Сетчатка – это слой светочувствительных клеток, который расположен в задней части глаза и отвечает за преобразование света в электрические сигналы, которые направляются в мозг. Для правильной работы сетчатке необходим постоянный запас крови, который она получает через сеть мелких кровеносных сосудов. Со временем наличие постоянно слишком высокого уровня сахара в крови может привести к необратимому повреждению в форме двух основных этапов:
- Нераспространяющаяся форма: мелкие сосуды сетчатки наливаются жидкостью или кровь выходит наружу, могут появляться небольшие отеки; области сетчатки, затронутые выпотом, могут опухнуть, что ведёт к частичной утрате поля зрения. На этом этапе, даже если пациент не жалуется на симптомы, зрение постепенно ухудшается, и области слепоты могут быть видны уже при осмотре глазного дна. В некоторых случаях из-за окклюзии капилляров сетчатка больше не может быть должным образом насыщена кислородом и может развиться ишемия, что способствует переходу к форме ретинопатии, называемой «пролиферирующая».
- Пролиферирующая форма: окклюзии подвергается всё больше капилляров сетчатки и появляется много ишемических областей; в попытке исправить сниженную оксигенацию эти «страдающие» области сетчатки реагируют, стимулируя рост новых кровеносных сосудов, однако, эти сосуды очень хрупкие и могут часто кровоточить, вызывая появление кровотечений и образование рубцовой ткани; если рубцы обширны, может произойти отслоение сетчатки или развитие глаукомы.
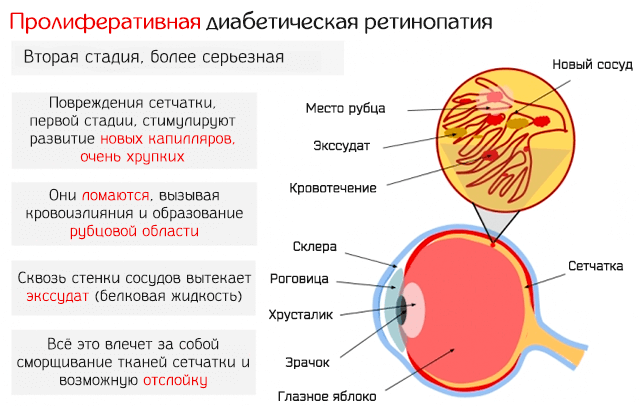
При этой форме потеря зрения происходит чаще, чем при нерубцовой форме, и могут появиться различные симптомы, такие как:
- затуманенное зрение
- наличие тёмных пятен в поле зрения
- мигающие огоньки в поле зрения
- внезапная, тяжелая и безболезненная потеря зрения
Повторное воздействие высокого уровня сахара в крови (гипергликемия) делает стенки мелких сосудов, в том числе сетчатки, особенно восприимчивыми к развитию поражений.
Факторы риска
Любой человек с диабетом типа 1 или типа 2, а также гестационным диабетом, подвержен риску развития диабетической ретинопатии, но вероятность возрастает в случае:
- давнего появления диабета
- постоянной гипергликемии
- высокого кровяного давления
- высокого уровня холестерина
- беременности
Симптомы диабетической ретинопатии
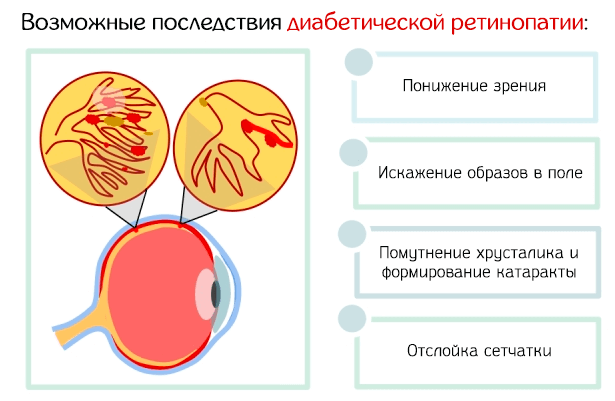
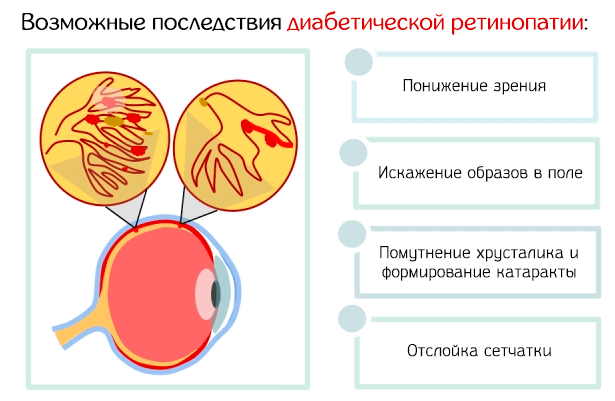
Диабетическая ретинопатия может привести к прогрессирующему снижению зрения, вплоть до полной слепоты; прогрессирование изменчиво, с постепенным появлением симптомов или, чаще, быстрым и выраженным началом уже прогрессирующей стадии расстройства.
Рекомендуется обращаться к офтальмологу в случае даже смутных и случайных нарушений зрения, таких как затруднения при чтении или видении удаленных предметов.
На более поздних стадиях заболевания кровеносные сосуды в сетчатке начинают кровоточить, и это может привести к появлению темных, плавающих пятен или паукообразных нитей (плавающих частиц).
Некоторые пациенты также жалуются на трудности с цветовосприятием, помутнением зрения, покраснение и/или боль в глазах.
Обычно ретинопатия поражает оба глаза и, особенно, если её не лечить, может развиться до полной слепоты.
Диагностика диабетической ретинопатии
Первым шагом в диагностике диабетической ретинопатии является исследование сетчатки, проводимое с помощью офтальмоскопа.
Впоследствии можно приступить к дальнейшим исследованиям, таким как:
- Флюоресцентная ангиография: позволяет определить место выпота и возможное наличие ишемических или гипоперфузированных участков сетчатки; во время этого осмотра врач делает цветные фотографии сетчатки.
- Оптическая когерентная томография: этот диагностический тест позволяет оценить степень выпота в сетчатке и контролировать любой ответ на лечение.
Лечение диабетической ретинопатии
Первая линия лечения заключается в проверке уровня сахара в крови и значений артериального давления, в то время как более инвазивные вмешательства применяются только тогда, когда состояние достигает более продвинутой фазы.
У пациентов с нераспространяющейся ретинопатией первым выбором лечения является лазерная фотокоагуляция, – вмешательство, которое может повторяться несколько раз и которое заключается в использовании лазера, способного уменьшить дальнейшее развитие сосудов сетчатки.
В случае отёка (накопления жидкости) возможно введение некоторых лекарств (анти-VEGF, таких как ранибизумаб, бевацизумаб, афилиберцепт); альтернатива предполагает использование имплантатов, содержащих кортикостероиды, которые высвобождают лекарство постепенно.
Витрэктомия используется для лечения тяжелых случаев (таких как сильное кровотечение, тракционная отслойка сетчатки или макулярный отёк); это вмешательство, которое заключается в разрезании и удалении стекловидного тела (прозрачный гель, расположенный в задней части глаза) и позволяет получить важные улучшения в зрении.
Хотя эти методы лечения связаны с высокой частотой успеха в замедлении или прекращении дальнейшей потери зрения, в настоящее время невозможно окончательно вылечить заболевание.
Лазерная фотокоагуляция
Операция, проводимая амбулаторно, длится около 20-40 минут, нацелена на новые кровеносные сосуды, которые развиваются в задней части глаза на поздних стадиях диабетической ретинопатии, поскольку они особенно слабы и ответственны за частое кровотечение.
Цель заключается в том, чтобы стабилизировать и консолидировать зрение, хотя обычно фотокоагуляция не позволяет его улучшить.
Это происходит путём введения анестезирующих глазных капель, так что пациент не испытывает никакого дискомфорта во время процедуры, после чего вводятся лекарства, способные расширять зрачки и реагировать на действие лазера.
Среди возможных побочных эффектов, которые могут длиться несколько часов:
- затуманенное зрение (пациент не сможет управлять автомобилем после операции)
- светочувствительность (повышенная чувствительность к свету)
- боль или дискомфорт, устраняемые традиционными безрецептурными препаратами
Среди возможных осложнений:
- ухудшение ночного и/или периферического зрения
- появление «мушек» (нитей и движущихся точек) и других подобных объектов в поле зрения
- появление слепого пятна
Глазные инъекции
Инъекции препаратов против VEGF вводят непосредственно в глаза, чтобы предотвратить образование новых кровеносных сосудов в задней части глаза; главная цель – предотвратить ухудшение симптомов, но в некоторых случаях даже может происходить некоторое улучшение.
Во время лечения:
- используют расширители, чтобы удерживать глаза открытыми
- капли местного анестетика, чтобы избежать боли
- очень тонкая игла точно вводится в глазное яблоко для инъекции
Первоначально частота введения ежемесячна, но после достижения определенной стабилизации лечение прекращают или уменьшают.
В качестве альтернативы могут вводиться препараты кортизона, что, однако, связано с риском повышения давления внутри глаза и последующего развития глаукомы.
Среди возможных рисков и побочных эффектов инъекций анти-VEGF следует отметить:
- раздражение и дискомфорт
- кровотечение
- ощущение «чего-то» в глазах
- водянистые, сухие и/или зудящие глаза.
Наконец, существует риск того, что инъекции могут вызвать образование тромбов с последующими сердечными приступами или инсультами.
Витрэктомия
Стекловидное тело – желатиновое прозрачное вещество, которое заполняет пространство позади хрусталика глаза; его удаление может быть необходимо при наличии:
- большого количества крови
- обширном образовании рубцовой ткани, способной вызвать отслоение сетчатки
Операция обычно проводится под местной анестезией и наркозом. В течение первых нескольких дней может потребоваться носить повязку на глазу, чтобы избежать усталости во время обычной деятельности (чтение, телевизор, смартфон...), и зрение может оставаться слегка размытым в течение некоторого времени (до нескольких месяцев).
Возможные риски включают в себя:
- развитие катаракты
- кровотечение
- отслоение сетчатки
- инфекции
Профилактика диабетической ретинопатии
Поскольку диабетическая ретинопатия является «молчаливой» болезнью, которая может не давать никаких симптомов в течение длительного времени, важно контролировать тех, кто подвержен риску, посредством периодических и частых медицинских осмотров.
Метод профилактики этой глазной патологии включает контроль уровня сахара в крови и поддержание артериального давления в пределах нормальных значений.
Поскольку диабетическая ретинопатия может усугубиться во время беременности, беременным женщинам с диагностированным диабетом следует проходить обследование глаз каждый квартал.