Что такое гломерулонефрит? Каковы причины и какие симптомы проявляются при острой или хронической форме? Изучим подходы в диагностике и возможные методы лечения воспаления кровеносных капилляров почек.
Что такое гломерулонефрит
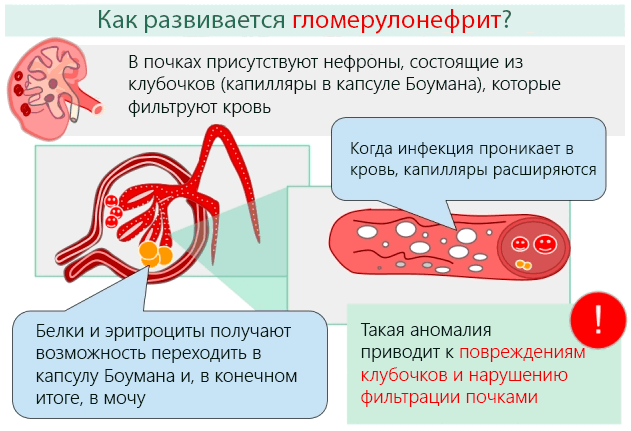
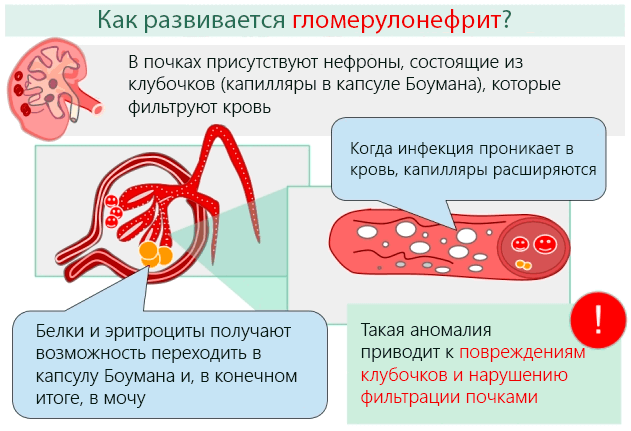
Гломерулонефрит является воспалительной патологией почек, вызывающей ухудшение способности фильтрации почками.
Существует в разных формах, большинство из которых доброкачественные, но в некоторых случаях может возникнуть тяжелая хроническая почечная недостаточность.
Последствия воспалительного процесса в почках
Патогенетический механизм, через который гломерулонефрит вызывает повреждение почек, исходит из воспалительного процесса. Последний может развиться в силу нескольких факторов, в первую очередь, осаждения иммунных комплексов (агрегатов клеток иммунной системы, в частности, иммуноглобулинов) на уровне капилляров в клубочках почек.
Воспалительный процесс определяет многочисленные последствия на уровне почек, которые можно резюмировать следующим образом:
- Активация комплемента: система комплемента является частью иммунной системы, которая приводит в действие медиаторы воспаления (вещества, которые высвобождаются из некоторых клеток в ответ на повреждение тканей), клетки иммунной системы и факторы свертывания крови, что приводит к физическим повреждениям на уровне клеток и капилляров в клубочках.
- Повреждение капилляров: определяется разрастанием капилляров, которые используются для физиологической фильтрации крови и удаления продуктов метаболизма.
- Фенестрация: в условиях гломерулонефрит, клетки крови и белки проходят через капиллярный барьер и, в конечном итоге, попадают в мочу.
- Потери белков и эритроцитов: что определяет появление системных симптомов, таких как, отёки, анемия и гипертония.
Причины и виды гломерулонефрита
Гломерулонефрит является сложным недугом, причины которого проистекают из разных ситуаций и заболеваний. По этой причине классификация выполняется в зависимости от причины, а также в зависимости от различных параметров, таких как продолжительность симптомов, режим возникновения и локализация поражения.
В зависимости от способа возникновения, гломерулонефрит может быть классифицирован как первичный или идиопатический, то есть возникает как первичное заболевание почек и не является следствием другой патологии.
Первичный или идиопатический гломерулонефрит может быть:
- Бергер гломерулонефрит: определяется также гломерулонефрит мезангиальных клеток, эта патология является основной причиной первичного гломерулонефрита. Вызывается формированием иммунных комплексов, то есть агрегирования с иммуноглобулинами, относящимися к классу IgA, которые оседают на уровне мезангиальных клеток. Эта патология может быть очень обременительной для женщин, так как несовместима с беременностью.
- Наследственный: его вызывают генетические мутации, которые передаются из поколения в поколение. Среди них мы имеем синдром Алпорта, гломерулонефрит с частичной липодистрофией и семейный дефицит лецитина.
- Лекарственный: может быть вызван чрезмерным использованием некоторых лекарств, например, нестероидных противовоспалительных препаратов, которые вызывают воспалительные процессы на уровне почек, осуществляющих удаление этих лекарственных средств из крови.
Вторичный гломерулонефрит может быть следствием системной болезни, например:
- Волчаночный: аутоиммунное заболевание, связанное с системной красной волчанкой. Ущерб, причиненный в результате образования аутоантител, касается почек и капилляров почек. Такие аутоантитела атакуют клетки и разрушают их, вызывая повреждение почек.
- Диабетический: связан с избытком глюкозы в крови, что вызывает изменения на уровне микрососудов, к которым принадлежат также клубочковые капилляры.
- Инфекционный: появляется в результате инфекции, которая вызвала воспалительный процесс. Эти заболевания, в основном, встречаются у детей. Действительно, постинфекционный гломерулонефрит встречается только у 10% людей старше 40 лет.
- Бактериальный: также называется пост-стрептококковый, так как часто является следствием стрептококковой инфекции. Обычно начинается в острой форме, но имеет доброкачественный прогноз.
- Вирусный: является одним из осложнений, которое может возникнуть у детей во время ветрянки, но, в целом, встречается довольно редко.
В зависимости от локализации поврежденных клеток различают два типа гломерулонефрита:
- Эндокапиллярный: когда повреждения касаются клеток внутри клубочковых капилляров, в частности, мезангиальных клеток и эндотелиальных.
- Экстракапиллярный: когда повреждения касаются клеточных структур, которые находятся за пределами клубочковых капилляров. Поражает клетки эпителия и проявляется формированием фибринозных полулунных структур на уровне капсулы Боумана.
В зависимости от длительности и прогрессирования симптомов гломерулонефрит может быть разделен на:
- Острый, который характеризуется быстрым появлением основных симптомов. Обычно появляется после заражения и заболеваний с доброкачественными осложнениями.
- Подострый: это острый тип гломерулонефрита, который включает в себя экстракапиллярные повреждения, быстро приводит к почечной недостаточности.
- Хронический: в этом случае патология присутствует более 12 месяцев, и клиническая картина может быть переменной, в зависимости от причины, которая привела к патологии. Может перерасти в уремический синдром и хроническую почечную недостаточность.
Клинические симптомы гломерулонефрита
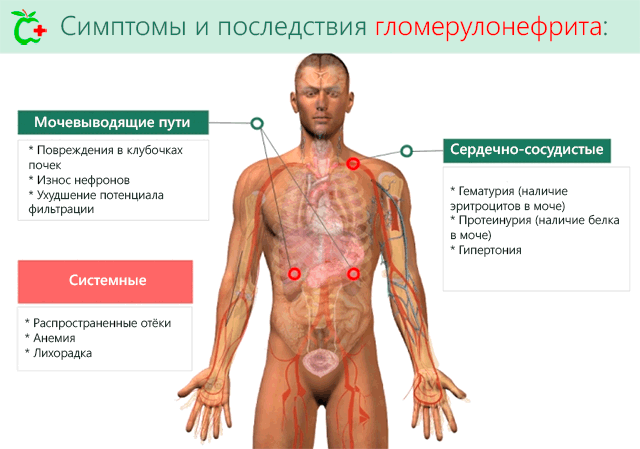
Симптомы гломерулонефрита делятся на те, которые определяются с помощью лабораторных исследований, и те, которые охватывают всё тело.
Лабораторные исследования включают анализ мочи и крови. При анализе мочи мы можем наблюдать симптомы, которые являются следствием повышенной проницаемости клубочковых капилляров:
- Гематурия, то есть потеря эритроцитов с мочой прохождения эритроцитов через мембрану фильтрации.
- Протеинурия: то есть переход белков в фильтрат, который образует мочу.
- Цилиндрурия: то есть наличие цилиндров в моче, что является признаком повреждения почки.
С помощью анализа крови можно выделить увеличение показателей функций почек, таких как креатинин и мочевина, и снижение уровня альбумина и эритроцитов, вызванных потерей последних с мочой.
Клиническая симптоматика характеризуется появлением некоторых системных симптомов, которые развиваются параллельно с выявляемыми путём лабораторных исследований.
В частности, мы имеем:
- Гипертония: связана уменьшением кровоснабжения почек, что увеличивает секрецию белка ренина, который повышает секрецию гипертонического гормона – альдостерона. Повышение давления крови является попыткой организма доставить больше крови в почки.
- Отёк: это вызвано двумя причинами, во-первых, это потеря альбумина с мочой, что определяет снижение онкотического давления, благодаря которому белки удерживаются внутри сосудов, во-вторых, увеличение задержки воды, что обуславливается увеличением секреции альдостерона.
- Анемия: причиной является уменьшение числа красных кровяных клеток, которые теряются с мочой. Это определяется увеличением проницаемости капилляров почек. Также вызывает появление слабости и усталости, в связи с уменьшением количества кислорода в органах.
- Лихорадка может появляться при гломерулонефрите инфекционного происхождения.
Диагностика – как выявить воспаление клубочков
Диагностика гломерулонефрита основывается на ряде обследований и лабораторных анализов, которые предписывает и/или выполняет нефролог.
Процесс диагностики заключается в следующем:
- Лабораторные анализы: врач назначит анализ мочи, чтобы определить наличие белка и эритроцитов, и анализ крови, для оценки показателей функции почек.
- УЗИ почек: используется для неинвазивной оценки формы почки и обнаружения аномалий. Однако, одного этого исследования недостаточно, и оно должно быть дополнено другими анализами, такими как биопсия.
- Биопсия почек: необходима, что иметь четкое представление о типе повреждения почек: наличие иммунных комплексов, оседающих в клубочках, изменения клеточных структур и сосудов, наличие аутоантител.
Лекарственная терапия гломерулонефрита
Лекарственная терапия гломерулонефрита основана на использовании различных категорий лекарства, в зависимости от причины, которая вызвала патологию.
Для лечения этого заболевания используются следующие заболевания:
- Антибиотики: назначаются при стрептококковом гломерулонефрите, чтобы исключить наличие бактерий в организме. Одним из наиболее часто используемых является пенициллин.
- Кортикостероиды: лекарства, которые используются для лечения воспалений, и которые, следовательно, направлены на снижение воспалительного процесса. К этой категории препаратов относится кортизон.
- Иммунодепрессанты: лекарства подавляют иммунную систему и, следовательно, полезны в лечении гломерулонефрита связанного с осаждением иммунных комплексов. Среди них мы выделим циклоспорин A.
Также могут быть использованы другие препараты для лечения таких симптомов, как гипертония, например, ингибиторы АПФ.
Жизнь с патологией почек
Теперь давайте посмотрим некоторые сведения, которые могут быть полезны для людей, страдающих от гломерулонефрита.
В частности:
- Те, кто страдает от гломерулонефрита и других заболеваний почек, должны придерживаться диеты с низким содержанием белка, чтобы не напрягать почки. Белки образуют много азотистых метаболитов, которые удаляются через почки. Рекомендуется, после того как врач поставит диагноз, проконсультироваться у диетолога, чтобы он составил рацион питания.
- Чтобы не перенапрягать почки и организм, следует воздержаться от занятий спортом на профессиональном уровне. Спорт, по сути, определяет незначительное повреждение мышц, что вызывает увеличение уровня креатинина и миоглобина, которые затем удаляются через почки почек.