Инфаркт сердца или инфаркта миокарда – это серьёзное заболевание сердца. Давайте рассмотрим симптомы и причины, которые могут привести к смерти части тканей сердечной мышцы, и последствия, которые, к сожалению, во многих случаях могут быть смертельными.
Мы изучим также, как лечить сердечный приступ, и главное, как его предотвратить, устранив те факторы риска, которые могут быть затронуты при ведении правильного образа жизни.
Что такое инфаркт миокарда
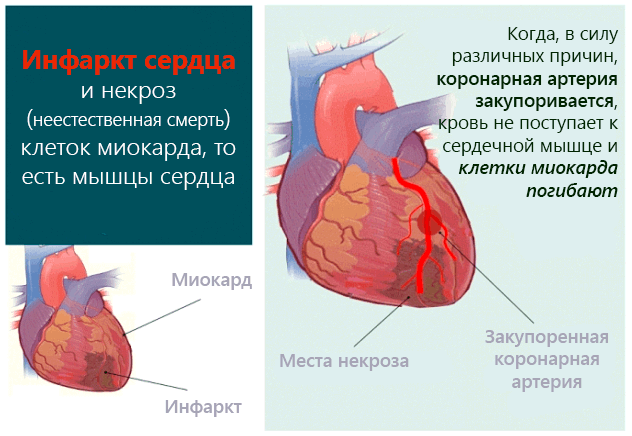
Инфаркт миокарда или сердечный приступ – это некроз (не естественная смерть) из клеток живой ткани, в частности, миокарда, то есть мышцы сердца.
При затянувшемся во времени некрозе (более 30 минут) развивается ишемия, то есть недостаточное кровоснабжения мышцы артериальной кровью (богатой кислородом).
Это происходит, когда внезапно или с предупреждающей симптоматикой, о которой мы поговорим ниже, ограничивается приток крови в сердце из коронарных артерий.
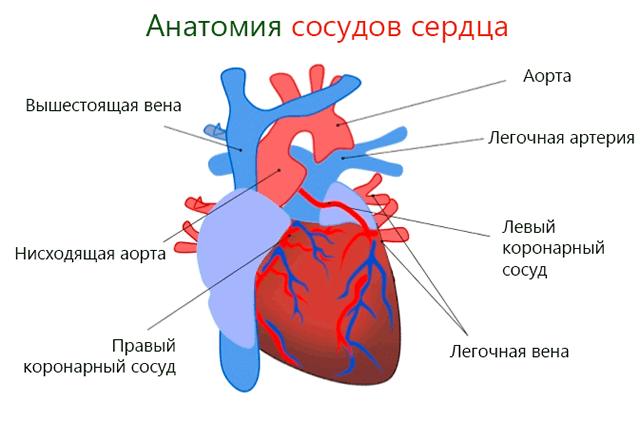
Кратко напомним анатомию сердца
Две коронарных артерии сердца, справа и слева, возникают от нисходящей аорты чуть выше аортального клапана и сразу же проникают в сердечную мышцу. Их задача – это снабжение сердечных клеток насыщенной кислородом кровью. Каждый из двух сосудов делится на различные ветви, которые питают отдельные части сердца.
Затем венозная кровь отводится через вены, которые, в своем большинстве, сходятся в один толстый и короткий горшок.
В этих условиях, если кровоток не восстанавливается в достаточно короткое время, мышечные волокна сердца, которые не получают больше кислорода и питательных продуктов, быстро погибают.
Если пациенту удается преодолеть острую стадию инфаркта, некротические ткани будут постепенно рассасываться и замещаться рубцовой тканью, однако, будучи по своей природе фиброзными тканями, они не будут иметь характеристик нормальной ткани, и, следовательно, не будут сокращаться так гармонично, как окружающие ткани.
Таким образом, сердечная недостаточность может быть излечена, однако, функциональность мышцы будет оставаться под угрозой, в зависимости от обширности некроза тканей.
Следует отметить, что существует значительная разница между ишемией и инфарктом. Первое, на самом деле, это состояние страдания сердца, когда возникает дисбаланс между притоком насыщенной кислородом крови и оттоком венозной крови. Дисбаланс определяется частичным, но не полным блокирование просвета вен. Во втором случае, имеет место некроз, а затем смерть клеток сердца, при блокировки притока крови через коронарный сосуд.
Из всего вышесказанного можно сделать вывод, что симптомы ишемия, которые похожи на остановки сердца, переходные и регрессируют под действием:
- отдыха (снижается потребность в кислороде);
- специальных препаратов, таких как глицерил тринитрат глицерина, который увеличивает скорость потока крови в сердце.
Симптомы инфаркта, наоборот, стабильны во времени и не регрессируют, ни после отдыха, ни после лечения глицерил тринитрат глицерином.
Поражения сердечной мышцы, образующиеся во время инфаркта, почти всегда затрагивают область левого желудочка, но реже могут быть затронуты правый желудочек и другие участки.
Как правило, инфаркт правого желудочка имеет место, если происходит закупорка правой ветви коронарного сосуда. Редко инфаркт бывает молниеносным со смертельным исходом, чаще имеют место осложнения и аритмия.
Виды остановки сердца
Существует несколько критериев, по которым можно классифицировать инфаркт. Ниже приводим наиболее часто используемые.
Временной критерий, в соответствии с которым проводится различение между:
- Острый инфаркт миокарда. Если процесс всё ещё развивается или развивался в течение последнего времени.
- Предшествующий инфаркт миокарда. Если имеются анатомические изменения и патологические заболевания, но отсутствуют клинические симптомы. Пациент не испытывает проблем, а диагностика не выявляет отклонений: отсутствие маркеров некроза и ненормальной волны Q на ЭКГ (см. раздел «Диагностика»).
Критерий локализации и степени некроза, который диверсифицирует типы сердечной недостаточности в зависимости от локализации поражения и его обширности.
В соответствии с этим критерием, мы имеем:
- Трансмуральный инфаркт миокарда. Если поражение затрагивает всю толщину стенки левого желудочка
- Внутренний инфаркт миокарда. Если поражение затрагивает только часть толщины стенки левого желудочка. Он включает в себя:
- Субэндокардиальный инфаркт миокарда. Если поражается область стенки левого желудочка в районе эндокарда. Где эндокард – мембрана, которая покрывает внутренние полости сердца (предсердия и желудочки).
- Субэпикардиальный инфаркт миокарда. Если поражена область стенки левого желудочка в районе перикарда. Где перикард – это мембрана, которая окутывает сердце снаружи.
Критерий ЭКГ. Часто бывает трудно определить реальную глубину поражения, и по этой причине важное значение имеет получение электрокардиограммы (ЭКГ).
Электрокардиограмма: чтение волн
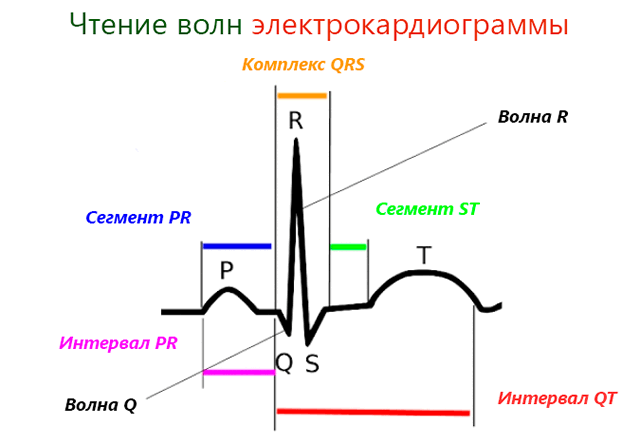
Электрокардиограмма – это график, который представляет изменения электрических токов, образующихся в сердце во время сердцебиения.
Сердечный ток делится на 3 волны:
- .: Деполяризация предсердий импульсом, исходящим от синусового узла (естественной кардиостимулятор сердца);
- QRS: Деполяризация желудочков током, протекающим из предсердий вниз в нижние камеры сердца;
- .: Реполяризация желудочков током, который из желудочков возвращается обратно в противоположном направлении.
В соответствии с этим критерием, мы имеем:
- Инфаркт миокарда с подъемом ST-сегмента. Обычно, связан с поражениями, которые влияют на всю толщину стенки сердечной мышцы.
- Инфаркт миокарда без подъема ST-сегмента. Как правило, является типом субэндокардиального инфаркта, и связан с травмой, которая не затрагивает всю толщину мышечной стенки, а только один небольшой район, в непосредственной близости от эндокарда.
- Q инфаркт миокарда. На ЭКГ здорового сердца волна Q – это небольшой отрицательный пик очень короткой продолжительности (менее ⅓ R-волны и продолжительностью менее 0,04 секунд) и возникает, когда деполяризуется межжелудочковая перегородка (разделение мышц между двумя желудочками). Увеличение его амплитуды и продолжительности является признаком некроза сердечной ткани. Как правило, инфаркт тип Q связан с поражением всей толщины мышечного слоя сердца.
- Нефатальный Q инфаркт миокарда. Являются типом субэндокардиального инфаркта с поражением только одной трети стенки левого желудочка прилежащей к эндокарду. Он так называются, потому что ЭКГ не показывает Q волны некроза и диагностируется клинически (анализ симптомов и признаков) и наличием маркеров некроза в крови.
Симптомы и признаки инфаркта миокарда
Симптомы сердечного приступа многочисленны и разнообразны, а иногда сложны и не понятны для непосредственной интерпретации.
Ниже приводим все, наиболее распространенные, симптомы, которые, очевидно, не будут возникать одновременно.
- Боль. Болезненные симптомы инфаркта характеризуются постоянством интенсивностью, жжение (жгучая боль), похожие на вызванные интенсивной физического нагрузкой, но сохраняющиеся после отдыха и приёма лекарств, вызывающих вазодилатацию. Боль обычно локализуется в левой области груди и излучает в левую руку, а иногда в спину, в шею и челюсть. В некоторых случаях боль затрагивает желудок и живот: её можно спутать с общим расстройство желудка. Боль описывается как один из симптомов сердечной недостаточности, но в некоторых случаях её может и не быть.
- Стеснение и тяжесть в груди.
- Затрудненное дыхание (одышка).
- Сердцебиение. Чувство усиленных сердечных сокращений.
- Общее недомогание.
- Повышенная холодная потливость.
- Тошнота и редко рвота.
- Гипертония и/или гипотония.
- Цианоз кожи.
- Кашель с выделением розоватой слизи. В случае, если на инфаркт будет сопровождаться отёком легких.
- Усталость.
- Головокружение.
- Обморок, спутанность сознания и дезориентация. В случае, если пациент пожилой или инфаркт был очень обширным. Всё это следствие гипоксии головного мозга, т.е. плохого притока крови к мозгу.
- Чрезмерное беспокойство и чувство надвигающейся катастрофы.
Все описанные симптомы являются наиболее распространенными, но не все пациенты их испытывают, к тому же они могут быть следствием других заболеваний. Однако, поскольку быстрота помощи при инфаркте имеет решающее значение, в случае сомнения, всегда следует связаться со службой скорой помощи. Лучше ложная тревога, чем рисковать жизнью.
В некоторых случаях (например, у пожилых людей и диабетиков) инфаркт может быть абсолютно бессимптомным или со слабо выраженной симптоматикой, тогда говорят о «тихом сердечном приступе». У женщин инфаркт очень часто проходит с аномальной симптоматикой.
На самом деле, боль в левой стороне грудной клетки и в руке, которая является одним из краеугольных камней клинической диагностики сердечной недостаточности, часто отсутствует. Остановка сердца может быть внезапной, т.е. протекать без каких-либо предшествующих симптомов.
Причины и факторы риска инфаркта миокарда
Как уже было сказано, инфаркт миокарда появляется, когда одна из коронарных артерий, снабжающих сердце кровью, блокируется.
Наиболее распространенные причины, которые могут определить эту ситуацию:
- Атеросклероз. Коронарные, как и все другие артерии организма, подвержены отложению атеросклеротических бляшек. То есть образованию утолщений при осаждении липидных веществ на стенке сосуда. Наличие атеросклеротических бляшек приводит к воспалению и стенозу кровеносных сосудов с последующими изъязвлениями. На такой язве могут образоваться тромбы, которые будут перекрывать просвет коронарного сосуда и породят ситуацию инфаркта.
- Спазмы коронарных артерий. Некоторые вещества, в частности, кокаин и амфетамины, могут вызвать спазмы коронарных сосудов сердца, то есть внезапное сужение просвета. Такой спазм, в некоторых случаях, блокирует поток крови и вызывает инфаркт.
- Тромб, оторвавшийся от сосудов других областей тела, может достичь коронарных сосудов и перекрыть их просвет.
- Рассечение коронарной артерии.
Среди всех перечисленных причин, конечно же, атеросклероз является наиболее распространенным (более 90% случаев).
Факторы риска инфаркта
Существует ряд факторов, для которых доказано участие в процессах, которые увеличивают вероятность развития инфаркта миокарда. Почти все из этих факторов являются общими с патологиями сердца.
Наиболее распространенными являются:
- Старость. Старение сердца увеличивает риск развития инфарктов.
- Стиль жизни Некоторые вредные привычки, относящиеся к повседневной жизни, повышают шансы на развитие инфаркта миокарда. Наиболее опасными являются:
- Курение сигарет. Сигаретный дым содержит никотин и окись углерода, вещества, которые способствуют возникновению заболеваний коронарной артерии и сердечной недостаточности. Никотин, по сути, действует на симпатическую нервную систему и вызывает спазмы коронарных сосудов сердца.
- Пьянство. Кроме увеличения риска инфаркта, алкоголизм увеличивает вероятность того, что инфаркт окажется смертельным. Алкоголь блокирует защитные механизмы, которые действуют при ишемии сердца.
- Ожирение. Высокая масса тела сопряжена с высокими уровнями концентрации ЛПНП (плохой холестерин), который имеет тенденцию оседать на внутренних стенках артерий, вызывая образование атеросклеротических бляшек.
- Отсутствие физической активности. Физическая активность не только повышает здоровье сердца через тренировку сердечной мышцы, но также снижает количество «плохого» холестерина и повышает уровень хорошего холестерина, который препятствует образованию атеросклеротических бляшек в артериях.
- Использование незаконных наркотиков, таких как кокаин и амфетамины. Они могут вызвать спазмы, что приведёт к уменьшению просвета коронарных сосудов сердца.
- Несбалансированное питание с чрезмерным потреблением насыщенных жиров. Может привести к гипертриглицеридемии и гиперхолестеринемии, и, следовательно, образованию атеросклеротических бляшек.
- Воздействия загрязнителей окружающей среды. Наиболее распространенными из них являются окись углерода, двуокись азота.
- Чрезмерный стресс.
- Генетика. Было обнаружено около тридцати генов, которые связаны с увеличением риска развития инфаркта и определяют предрасположенность к сердечным заболеваниям.
- Заболевания. Некоторые заболевания могут, если их не остановить, вызвать инфаркт или, по крайней мере, увеличить риск его развития. Наиболее распространенными из них являются сахарный диабет, дислипидемия (высокие концентрации липидов в крови), гипертония, некоторые бактериальные инфекции, такие как Helicobacter pylori.
- Лекарства. Некоторые лекарства могут увеличить риск развития инфаркта. Например, противозачаточные таблетки с комбинацией эстрадиола и прогестина.
Диагностика инфаркта миокарда
Первое диагностическое предположение формируется на основе:
- Истории болезни пациента, если она доступна.
- Анализа симптомов и признаков.
- Обследования и осмотра пациента. В частности, исследуется частота сердечных сокращений (пульс), артериальное давление, биение сердца с помощью аускультации со стетофонендоскопом.
В дальнейшем, для подтверждения диагноза, используются инструментальные исследования:
- ЭКГ. У пациентов с подозрением на инфаркт миокарда этот тест проводится в первую очередь, прямо на месте. В некоторых случаях его проводят в машине скорой помощи или в больнице. Он регистрирует и записывает в график электрическую активность сердечной мышцы. Некоторые примеры кривых ЭКГ были в предшествуют разделах. Принцип, который позволяет диагностировать сердечный приступ по ЭКГ, связан с тем, что сердечные ткани поврежденные в результате инфаркта по-другому производят электрические импульсы.
- Анализ крови на концентрацию сердечных ферментов:
- Топонин 1. Белок с высокой молекулярной массой, который присутствует в мышцах, в том числе в сердечной мышце. Высокие уровни в крови, в большинстве случаев, указывают на возможный инфаркт миокарда.
- CK-MB. Фермент, присутствующий в мышцах, в том числе в миокарде. Высокие уровни в крови указывают на повреждение мышц.
- ЛДГ. Это семейство из 5 ферментов: LDH1-LDH5, которые по-разному распределены в различных органах. Оценка их концентрации позволяет определить поврежденный орган.
- Эхокардиограмма. Она основывается на ультразвуковом исследовании, дающем изображение сердца. Изображение может быть статическим и отображать размер полостей сердца, толщину и состояние стенок, аномалии кровеносных сосудов и клапанов, которые регулируют потоки крови. Также изображение может быть динамическими, его получают с помощью эффекта Доплера, такое исследование позволяет оценить сократимость мышц, скорость и направление потока крови.
- Катетеризация коронарных сосудов и коронография. Через артерию, как правило, паховую, вводится катетер и проталкивается до сердечной мышцы. Через него впрыскивается контрастное вещество, и, одновременно, получают рентгеновские снимки. Таким образом, на рентгенографии будут хорошо видны заблокированные коронарные сосуды.
- Ядерно-магнитный резонанс и компьютерная томография. Используются различные средства сканирования: магнитные поля и рентгеновские лучи, а полученные данные обрабатываются специальным программным обеспечением. Таким образом можно получить трехмерное изображение органа, а также его поперечные сечения, точно выделив травмированные участки.
- ЭКГ под нагрузкой. Выполняется запись электрокардиограммы у пациента, выполняющего аэробные упражнения: крутит педали на велотренажере или короткая пробежка на беговой дорожке. В таких условиях ЭКГ позволяет оценить, как сердце и сосуды реагируют на стресс. Исследование оказывается особенно полезным в условиях восстановительного периода.
Лечение инфаркта миокарда: препараты и терапия
Лечение, как правило, начинается ещё до прибытия в больницу и основывается на введении:
- Морфина, чтобы снять болевой синдром, который, однако, следует использовать с осторожностью, так как он является мощным сосудорасширяющим средством и может вызвать гипотензию и брадикардию.
- Сосудорасширяющие средства, такие как нитроглицерин для снижения давления, которое, как правило, на ранних стадиях инфаркта высокое.
- Аспирин в дозе 500 мг для разжижения крови.
- Кислород с помощью маски или носовых канюль для поддержания высокого уровня насыщения артериального гемоглобина.
В больнице пациента госпитализируют в блок интенсивной кардиологической терапии или в одиночную палату, оснащенную инструментами непрерывного мониторинга жизненно важных функций. Затем, максимально быстро, начинают терапия для восстановления коронарной проходимости.
Быстрота имеет очень важное значение: чем больше времени проходит, тем больше будет некроз и тем сложнее будет восстановиться.
В частности, используют тромболитические препараты, которые в состоянии растворить тромб, закупоривающий просвет коронарного сосуда. Помимо тромболитических препаратов, применяют вещества, которые уменьшают сократительную работу сердца, например, бета-блокаторы, которые уменьшают частоту сердечных сокращений, сократимость сердца и кровяное давление, что позволяет сердцу отдохнуть и потреблять меньше кислорода.
Если в распоряжении имеется лаборатория гемодинамики, то рекомендуется произвести коронарографию в первый час от появления симптомов, и, при необходимости, использовать ангиопластику и установку стента.
По завершении острой стадии инфаркта переходят к реабилитационной терапии, которая, конечно, варьируется от человека к человеку, и которая состоит из программы физического восстановления. Реабилитация также потребует исключения всех плохих привычек, которые являются факторами риска для сердца.
Первичная профилактика инфаркта
Профилактика инфаркта заключается, очевидно, в соблюдении стратегии, которые позволяет уменьшить вероятность того, что событие произойдет.
Она основана на принципе сведения к минимуму факторов риска, то есть:
- вести здоровый образ жизни: снижения факторов риска, связанных со стилем жизни;
- контроль заболеваний, которые увеличивают риск инфаркта;
- регулярные осмотры у врача: измерение артериального давления, посещение кардиологического центра, запись ЭКГ.
Вторичная профилактика инфаркта
Вторичная профилактика предназначена для предотвращения возможности того, что инфаркт повторится.
Она состоит из:
- Правильного стиля жизни.
- Лекарственной терапии, которая, как правило, состоит из:
- антитромбоцитарные лекарства (аспирин);
- бета-блокаторы и ингибиторы АПФ, которые позволяют держать под контролем давление и облегчают работу сердца;
- статины, для снижения уровня холестерина в крови;
- гепарин.
- Регулярные осмотры.
Осложнения и прогноз после инфаркта
Инфаркт миокарда связан с многочисленными и тяжелыми осложнениями.
Наиболее распространенными являются:
- Сердечная аритмия. Является следствием различной проводимости электрических сигналов некротических тканей и здоровых.
- Сердечная недостаточность. Рубцовая ткань, по сравнению с обычной, имеет ряд особенностей сократимости и, соответственно, дальность поступления крови уменьшается.
- Обвал стенки левого желудочка. Ситуация, которая может произойти в течение 10 дней после инфаркта, почти всегда заканчивается смертельным исходом.
- Нарушения клапанов и их плохая работа в результате сердечной недостаточности.
- Аневризма левого желудочка. Поврежденные мышцы могут образовывать выпуклость на стенке желудочка, что может уменьшить способность сердца перекачивать кровь.
Прогноз после инфаркта
Прогноз, конечно, зависит и от размера некроза, поэтому очень желательна быстрая и эффективная медицинская помощь.
В развитых странах, обладающих большими объемами статистических данных, существует оценка, что около 5% пациентов, которые попадают в больницу с инфарктом, умирает прежде, чем будут выписаны и около 10% умирает в следующем году.