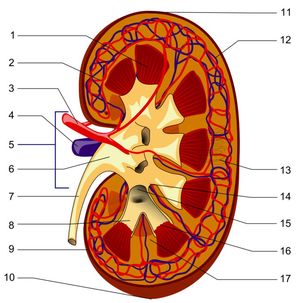
Мембранный гломерулонефрит – это группа заболеваний, при которых воспаляются клубочки почек, а возможные изменения других структур почек имеют вторичный характер, будучи следствием нарушений в клубочках. Заболевание, как правило, касается обеих почек, снижает их функциональные возможности и влечет за собой серьезные заболевания и изменения в организме человека.
Почки участвуют в процессе выведения из организма ненужных продуктов обмена веществ, регуляции состава жидкостей организма и их объема, а значит, водно-электролитного баланса и так называемого кислотно-щелочного баланса, а также в формировании нормального артериального давления.
Любые нарушения в клубочках почек влияют на весь организм человека, поэтому важно уделять должное внимание изменениям в этих органах. При диагностике клубочкового воспаления почек большое внимание уделяется причинам его возникновения.
Диагностика при заболеваниях почек
Первичные и вторичные заболевания почек, приводящие к их дисфункции, дают достаточно характерные симптомы, позволяющие быстро найти источник заболевания у пациента. Для подтверждения диагноза, обычно выполняют предварительную диагностику. Кстати, подтверждение дисфункции почек позволяет определить степень нарушения их действия.
У здорового человека должны быть выполнены следующие условия функциональной эффективности почек:
- суточный баланс жидкости, т.е. баланс поставки жидкостей в течение суток, включая любые супы, компоты и напитки (а также капельные и внутривенные пути), а и потери воды, которая, кроме мочи, выделяется также с потом (около 500 мл), через легкие при дыхании (около 400 мл) и с калом (200 мл);
- правильная концентрация мочевины в сыворотке крови (3,3-6,6 ммоль/л, или 20-40 мг%);
- правильная концентрация креатинина в сыворотке крови (71,0-97,0 мкмоль/л, то есть 0,73-1,1 мг%);
- правильный результат общего исследования мочи вместе с осадком.
Если какое-либо из вышеперечисленных условий не выполняется, то можно сделать вывод о расстройстве функции почек. Целью дальнейшей диагностики является определение вида заболевания, его причины и начало соответствующего лечения, наиболее отвечающего ситуации конкретного больного.
Причины клубочкового воспаления почек
Клубочковое воспаление почек может протекать в острой, подострой или хронической форме (последняя – это, безусловно, самая распространенная).
Развитие этого заболевания может произойти в результате срабатывания многих факторов. К развитию симптомов может привести инфекция или аутоиммунологическое заболевание. Случается и так, что клубочковый пиелонефрит является результатом другого хронического заболевания, такого как сахарный диабет, системная волчанка или болезни сосудов.
Бывает, однако, что медицина не в состоянии найти связь между клубочковым воспалением почек и другим заболеванием (тогда подозревают неизвестный до сих пор генетический фактор). В группе риска, конечно, находятся люди, которые перенесли стрептококковую инфекцию и те, кто постоянно принимает нестероидные противовоспалительные средства.
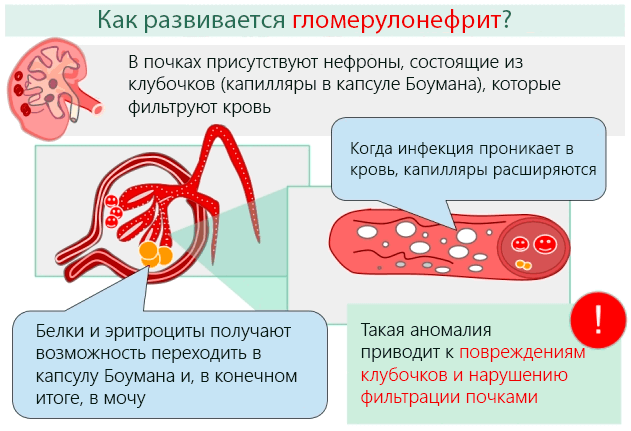
Симптомы клубочкового воспаления почек
Разнообразная этиология, то есть механизм возникновения и течение заболевания, способствует тому, что существует много возможных симптомов клубочкового воспаления почек.
С учетом темпов появления симптомов и их интенсивность различают острое и хроническое клубочковое воспаление почек. Хронический процесс болезни длится в течение длительного периода без явных симптомов. Начало болезни может быть скрытым, симптомы усиливаются медленно. Хронический воспалительный процесс может длиться несколько месяцев и даже лет. Другие воспалительные процессы в организме провоцируют и усугубляют болезнь.
Типичные симптомы хронической почечной недостаточности:
- общие симптомы – усталость, непереносимость физических усилий, снижение температуры тела;
- кожные симптомы проявляются изменения на коже, которая бледнеет в результате анемии, исчезают потовые железы, доходит до обесцвечивание кожи, зуда, уремические симптомы диатеза;
- сердечно-сосудистые симптомы – гипертония, сердечная недостаточность вызванная гипертрофией левого желудочка, кальциноз сосудов, ускоряется прогрессирование атеросклеротических изменений;
- симптомы со стороны желудочно-кишечного тракта – потеря аппетита, нарушение вкуса, со временем язвенная болезнь, изжога, воспаление слизистой оболочки желудка и кишечника, кровотечения из желудочно-кишечного тракта и другие;
- симптомы гормональных нарушений – может дойти до вторичного гиперпаратиреоза, нарушений менструального цикла и бесплодия;
- нарушения крови – анемия, геморрагический диатез, снижение иммунитета, частичная потеря лимфатической системы;
- симптомы со стороны дыхательной системы – уремический плеврит, ацидотическое дыхание, отек легких;
- неврологические симптомы – нарушение внимания, памяти, восприятия, головные боли, нарушения сна, эмоциональные расстройства, судороги, кома, синдром беспокойных ног, мышечная слабость, тремор, хроническая икота, при тяжелой форме вялый паралич и другие;
- нарушения обмена веществ и водно-электролитного баланса.
Острый гломерулонефрит – это состояние, при котором симптомы появляются быстро. В зависимости от этиологии, оно может быть относительно легко вылечено, и симптомы могут ослабевать через некоторое время, или оно может привести к острой почечной недостаточности, требующей диализотерапии, а в дальнейшей перспективе – трансплантации почки. Для определения прогноза и принятия лечения следует тщательно оценить тип болезни.
Острый гломерулонефрит, чаще всего, развивается в бессимптомной форме, но у части больных возникают достаточно специфические признаки в виде так называемого нефротического синдрома. Симптомы этого синдрома – отеки небольшой степени, артериальная гипертония, изменения мочи (включения крови, протеинурия (не менее 3,5 г в сутки)). К этому добавляются системные симптомы, такие как плохое настроение, проблемы с пищеварением, потеря аппетита.
Есть также виды гломерулонефрита, которые проявляются в основном через потерю белка в моче (протеинурия). В дополнение к увеличению концентрации белка в моче (потеря больше 3,5 г белка в день), наблюдается отек, повышение уровня холестерина и триглицеридов (гиперлипидемия), уменьшается количество альбумина в плазме крови (гипоальбуминемия).
В лабораторных исследованиях внимание обращается на наличие белка в моче, а иногда и крови. Повышение уровня креатинина и мочевины в крови предполагает нарушение фильтрационной функции почек. Чтобы подтвердить подозрения на хроническую форму клубочкового воспаления почек, следует провести обследование их функций.
Самое простое – УЗИ почек, но иногда выполняют также сцинтиграфию – исследование с использованием радиологического контраста. Однако, в неоднозначных случаях, критическим исследованием всегда становится биопсия почек и гистопатология. Только такой оценки состояния клубочков можно полностью доверять.
Виды клубочкового воспаления почек
Исходя из этиологии, хода и локализации болезни выделяют разные типы воспалительного гломерулонефрита. Если воспалительный процесс изначально проходит в клубочках почек, нарушая их действие, тогда говорят о первичном клубочковом воспалении.
Если воспалительный процесс распространяется вверх (т.е. от почечной лоханки) или связан с полиорганной или системной болезнью, то говорят о вторичном гломерулонефрите.
Виды клубочкового воспаления почек – острый гломерулонефрит
Первичное острое клубочковое воспаление почек (мембранный гломерулонефрит) – это болезнь, связанная с наличием так называемых иммунных комплексов, то есть связанных друг с другом антигенов патогенных микроорганизмов с соответствующими антителами. Острый гломерулонефрит развивается через несколько дней после инфекции.
Оно может быть осложнено бактериальной, вирусной, грибковой или протозойной инфекцией. Чаще всего это происходит после заражения стрептококками (так называемый острый стрептококковый гломерулонефрит), реже после заражения вирусом ветряной оспы, кори, гепатита, мононуклеоза, цитомегаловирусом или свинки. Как правило, протекает бессимптомно, и само проходит, но примерно в 20% случаев развивается тяжелая форма с выраженными симптомами.
Лечение острого гломерулонефрита вызванного бактериальной инфекцией проводят с помощью антибиотикотерапии. В случае осложнения вирусной инфекции, фармакологическое лечение бессмысленно, так как к моменту развития гломерулонефрита вирус, как правило, уже побежден иммунной системой больного. Кроме того, применяется лечение, имеющее задачу уменьшить нагрузку на почки, рекомендуется снижение поступления натрия, ограничение употребления жидкости, если не было олигурии.
Если возникают отеки, а функция почек сохранена, назначаются мочегонные средства. В случаях развития гипертонии снижают кровяное давление при помощи ингибиторов АПФ. Сравнительно редко доходит до острой почечной недостаточности, требующей выполнения проведения диализа – менее 5% случаев.
Прогноз, как правило, хороший, у большинства больных происходит полное исчезновение симптомов, в кратчайшие сроки, обычно в течение нескольких десятков дней, а у оставшихся восстановление функций почек продолжается в течение нескольких лет, в этот период может сохраняться гематурия и протеинурия.
В редких случаях серьезного повреждения почек гломерулонефрит может приобрести затяжной характер. После лечения, рецидивы острого гломерулонефрит случаются редко и обычно связаны с новой реакцией на новую инфекцию.
Быстро прогрессирующий гломерулонефрит – это группа симптомов, вызванных резким ухудшением функции почек. Его распознают, когда дело доходит до потери, по меньшей мере, половины GFR (индикатор эффективности клубочковой фильтрации) в течение не более трех месяцев. Одновременно в гистологическом изображении можно наблюдать характерные полумесяцы в большинстве клубочков. Это приводит к образованию спаек и фиброза в структурах почки, вызывающих потерю их функции.
Быстро прогрессирующий гломерулонефрит не имеет однородной этиологии, может выступать как первичная болезнь почек или как осложнение заболеваний других органов и систем. Часто, «первичный» быстро прогрессирующий гломерулонефрит – это лишь первый симптом системной болезни.
Болезнь может развиваться очень быстро, проявляя себя как острая почечная недостаточность. Очень важно быстрое начало лечения, потому что изменения в почках могут оказаться необратимыми. Лечение в первой фазе сосредоточено на достижении ремиссии заболевания, то есть исчезновения симптомов. Для этого назначаются иммунодепрессанты, а также в присутствие антител к анти-GBM применяются процедуры плазмафереза – фильтрации плазмы от этих антител.
Виды клубочкового воспаления почек – нефротический синдром
Наиболее распространенной причиной появления нефротического синдрома у взрослых является мембранный гломерулонефрит (англ. membranous nephropathy, MGN). Несмотря на то, что обычно он проявляется в виде нефротического синдрома, чаще имеет место смешанная клиническая картина.
Эта болезнь переходит в стадию стойкой ремиссии у половины больных. Однако, у части, как правило, обострения повторяются через некоторое время. Ремиссию можно получить при использовании иммуносупрессивных препаратов. Кроме того, назначают ингибиторы АПФ, которые снижают кровяное давление и уменьшают выделение белка с мочой. В результате рецидивов и возможного внезапного ухудшения состояния почек, примерно у половины больных доходит до почечной недостаточности, требующей проведения трансплантации в течение 15 лет.
В свою очередь, наиболее распространенной причиной нефротического синдрома у детей субмикроскопический глумерулонефрит. Однако, в этом случае изменения на фрагментах почки не видны. Причина возникновения этого заболевания неизвестна, но считается, что оно развивается в результате воздействия агента в крови, что приводит к увеличению экскреции альбумина в моче. Это относительно мягкая форма глумерулонефрита, в редких случаях развивается тромбоэмболическая болезнь или острая почечная недостаточность, которая обычно обратима.
Диагностика субмикроскопического глумерулонефрита осуществляется на основании исследования фрагмента почки под микроскопом – отсутствие явных изменений исключает другие формы болезни. Лечение заключается в приеме кортикостероидов, а в случае их неэффективности, что может возникнуть у взрослых пациентов, более эффективных иммуносупрессивных препаратов. Болезнь иногда может вернуться, даже через несколько лет.
Похожая, но более серьезная форма – сегментный гломерулосклероз (англ. focal segmental glomerulosclerosis, FSGS), который возникает, как правило, у молодых мужчин под видом нефротического синдрома и отвечает примерно за четверть всех случаев этого расстройства.
Этиология неизвестна, в ходе болезни происходят необратимые изменения проницаемости стенки клубочковой фильтрации почек. Возникают симптомы, типичные для нефротического синдрома, но также снижается производительность клубочковой фильтрации.
Течение болезни и прогноз разные, зависит от тяжести симптомов заболевания. Часто необходима трансплантация почки в течение нескольких лет после постановки диагноза, половина больных нуждаются в трансплантации в течение 10 лет, а спонтанная ремиссия практически не встречается. Применяется лечение иммуносупрессивными лекарствами, а также препаратами, устраняющими симптомы пониженной эффективности почек (снижение давления крови, сокращение выделения белка плазмы в моче).
Лечение этого заболевания базируется на изменении образа жизни, соблюдению рекомендаций врача и лабораторном контроле состояния больного и функции почек и возможном фармакологическом лечении.
Жизнь с клубочковым воспалением почек
Ход этой серьезной болезни – острое клубочковое воспаление почек – может быть различным. Случается, что пациент выздоравливают полностью, но функции почки в какой степени повреждаются. Бывают, однако, случаи, когда тяжёлая форма переходит в хроническую, постоянно прогрессирующую. Такая ситуация вызывает озабоченность, поскольку хроническую форму сопровождают многочисленные осложнения, вплоть до почечной недостаточности.
Хроническую форму клубочкового воспаления почек, как правило, обнаруживают уже на этапе, когда функции этого органа в какой-то степени ограничены. Одним из грозных осложнений такого состояния является артериальная гипертензия, которая, если её не лечить, вызывает серьезных последствий.
Часто хроническая форма заболевания протекает с периодами обострений и ремиссии. Это означает, что в течение многих месяцев, а иногда и лет, болезнь не дает о себе знать.
Профилактика заболеваний почек
Чтобы почки работали правильно, важна правильная диета, которая подбирается индивидуально для каждого больного. Она включает в себя:
- ограничение белка, как источника наиболее нежелательных в конечном балансе обмена веществ токсичных соединений;
- покрытие потребности в энергии через углеводы и легко усваивающиеся жиры;
- исключение соли, чтобы уменьшить задержку воды в организме;
- существенное снижение поступления калия;
- ограничение жидкости до необходимого минимума (при устойчивом правильном балансе).
Больной ест каши, макароны, рис, соки, сухарики, темный хлеб, компоты, фрукты, пюре из картофеля. Если состояние позволяет врач позволяет включить молоко, творог, рыбу, белок яиц. Нельзя есть: белый хлеб, соленые и острые продукты, соленые и жирные сыры, жиры в больших количествах, жирное мясо и потроха, рыбу копченую, маринованные продукты, острые приправы, а также все бобовые.
Чрезвычайно важно регулярное употребление препаратов, улучшающих почечную фильтрацию. В периоды инфекций органов мочевой системы необходимо дополнительное лечение антибиотиками. В периоды обострений почечной недостаточности необходимо стационарное лечение и проведение диуреза.